TITLE: THE IMPORTANCE OF CLINICAL ULTRASOUND AS AN INITIAL SCREENING METHOD: REPORT OF CLINICAL CASE OF LOW BACK PAIN.
AUTORES
1.- Dr. Martín Rodriguez Perez Servicio de Medicina Interna. Hospital Universitario y Politécnico La Fe-Valencia, Valencia (España). E-mail: martinrp0412@gmail.com
2.- Dr. Yale Tung . Chen Hospital Universitario Puerta de Hierro. Servicio de Medicina Interna. Calle Joaquín Rodrigo, 1, 28222. Madrid (España). E-mail: yale.tung.chen@gmail.es
3.- Dra. Raquel Herrera Cubas Hospital Clínico Universitario de Valencia. Servicio de Cirugía Torácica. Avenida de Blasco Ibáñez, 17, 46010 València, Valencia, Madrid (España). E-mail: rqlhrrr@gmail.com
CORRESPONDENCIA: TUNG-CHEN, Yale. Hospital Universitario Puerta de Hierro. Servicio de Medicina Interna. Calle Joaquín Rodrigo, 1, Madrid, España. Tel: (0034) 676030131. E-mail: yale.tung.chen@gmail.es
Declaramos que no existe financiación externa ni conflicto de intereses por parte de los autores.
RESUMEN
La trombosis venosa profunda es una patología frecuente y fácil de diagnosticar con la ecografía. Por el contrario, el TEP es una patología grave y, en ocasiones, una gran simuladora. La técnica ecográfica de compresión simplificada del sistema venoso
profundo en dos puntos anatómicos es fácil de aprender y puede ayudarnos a un diagnóstico rápido de TVP si detectamos la ausencia de colapsabilidad de los territorios explorados, con la consecuente repercusión pronóstica que esto conlleva.
PALABRAS CLAVE
Ecografía clínica; Trombosis venosa profunda; Tromboembolismo pulmonar
KEY WORDS
Point-of-Care Ultrasound; Deep vein thrombosis; Pulmonary embolism
INTRODUCCIÓN
La detección de trombosis venosa profunda (TVP) mediante la ecografía de miembros inferiores es una técnica sencilla y no invasiva. Esta técnica, realizada a pie de cama, nos permite llevar a cabo el diagnóstico de una forma rápida pudiendo instaurar el tratamiento de forma precoz. Además, en ocasiones, si implementamos dicha técnica como cribado en los pacientes al inicio del ingreso, puede incluso cambiarnos el enfoque inicial y, consecuentemente, modificar el pronóstico a corto plazo.
CASO CLÍNICO
Presentamos el caso de un varón de 74 años con antecedentes de dislipemia, gota, hiperplasia prostática benigna en seguimiento por Urología y enfermedad renal crónica estadio 3A (probablemente secundaria a nefropatía túbulo-intersticial por AINEs y ácido úrico). Colecistectomizado tras episodio de pancreatitis aguda biliar que requirió ingreso en UCI en el año 2007.
Acude a Urgencias por dolor en fosa lumbar derecha de 48 horas de evolución con empeoramiento del mismo en las últimas horas que empeoraba con ciertos movimientos corporales y con la inspiración profunda. Además, este dolor se asoció a nocturia, sin otra clínica miccional aunque el dolor le recordaba a episodios de cólico nefrítico que había tenido previamente por lo que fue etiquetado como tal. En ningún momento presentó fiebre o cortejo vegetativo acompañante.
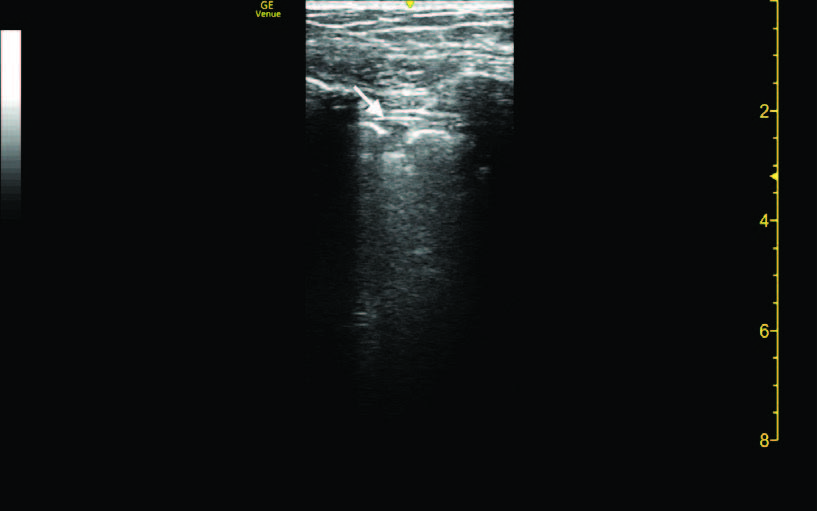
y de morfología triangular, compatible con consolidación subpleural (flecha).
Se realizó una ecografía urológica reglada, no objetivándose hidronefrosis ni presencia de cálculos renales y/o ureterales. Se realizaron otras pruebas complementarias tales como un análisis de sangre en el que destacaba una elevación de reactantes de fase aguda (PCR de 109.30 mg/L) y una radiografía simple de tórax y de abdomen, objetivándose un derrame pleural derecho de pequeña cuantía.
También se llevó a cabo un TC abdómino-pélvico en el cual destacaba la presencia de múltiples microlitiasis renales bilaterales no obstructivas y un patrón en vidrio deslustrado bilateral en los cortes inferiores de las bases pulmonares.
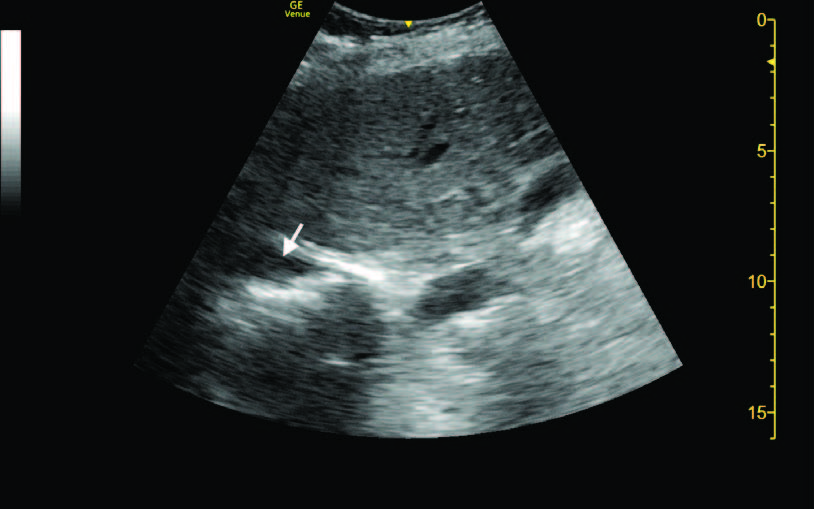
El paciente ingresó con el diagnóstico de neumonía bilateral leve, atribuyendo el dolor era de carácter pleurítico debido al derrame pleural derecho. Se inició antibioterapia con Ceftriaxona y Azitromicina. El primer día del ingreso, tras llevar a cabo la anamnesis y la exploración física, se llevó a cabo ecografía clínica. En la ecografía pulmonar, destacaba una consolidación hepática en base izquierda y derecha (figura 1), además del derrame pleural derecho (figura 2) ya visualizado previamente
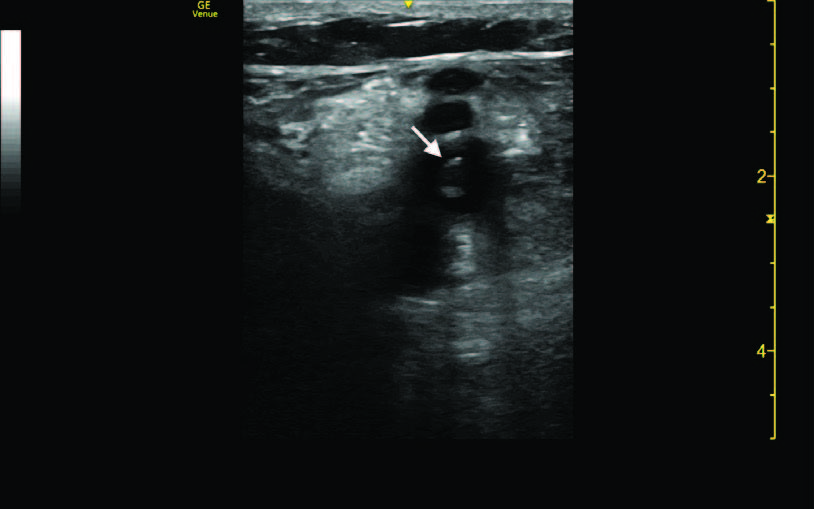
en la radiografía simple de tórax. Al realizar la ecografía de miembros inferiores con protocolo de compresión en dos puntos, se objetivó una TVP evolucionada de la vena poplítea izquierda (figura 3). A la anamnesis dirigida, refería que hace varias semanas había presentado dolor y ligero edema en dicho miembro, pero que se había autolimitado posteriormente.
Tras dicho hallazgo, se solicitó un angio-TC de arterias pulmonares, objetivándose extensos defectos de repleción en el árbol arterial derecho acorde con tromboembolismo pulmonar (TEP) y consolidaciones pulmonares bilaterales. Se inició
anticoagulación con heparina de bajo peso molecular (HBPM) a dosis anticoagulantes. Al cabo de 48 horas, requirió oxígeno mediante gafas nasales a bajo flujo, pudiendo ser retirado previo al alta tras evolución favorable del cuadro.
DISCUSIÓN
Para llevar a cabo el diagnóstico de TVP mediante la ecografía de miembros inferiores, en la ecografía clínica habitualmente se utiliza la técnica de compresión
en dos puntos [1]. Estos puntos mencionados son concretamente la vena femoral común y la vena poplítea, las cuales son las localizaciones más frecuentes donde asientan las TVP. Además, si añadimos en la exploración la vena femoral superficial,
estaríamos realizando una compresión en tres puntos, aumentando así la rentabilidad
diagnóstica [2]. La técnica consiste en llevar a cabo una compresión con la sonda lineal en las regiones mencionadas de tal modo que, si al realizarla se produce un colapso total de la vena, se excluye la presencia de trombo en su interior. Sin embargo, si el colapso está ausente o es parcial, podemos llevar a cabo el diagnóstico de TVP en ese territorio. En el caso de nuestro paciente, la realización de la ecografía clínica de miembros inferiores como cribado el primer día del ingreso, nos permitió llevar a cabo el diagnóstico de TVP y deducir que, consecuentemente, la clínica por la que acudía el paciente estaba más relacionada con el TEP que con las microlitiasis observadas, sin hidronefrosis asociada, permitiendo así un tratamiento adecuado
y óptimo para el buen curso evolutivo posterior.
CONFLICTO DE INTERESES
Declaramos que no existe financiación externa ni conflicto de intereses por parte de los autores.
BIBLIOGRAFÍA
1.- Ariel L Shiloh, Christa McPhee, Lewis Eisen, Seth Koenig, Scott J Millington. Better With Ultrasound: Detection of DVT. Chest. 2020 Sep; 158(3):1122-1127
2.- Ju Hyung Lee, Sun Hwa Lee, Seong Jong Yun. Comparison of 2-point and 3-point point-of-care ultrasound techniques for deep vein thrombosis at the emergency department: A meta-analysis. Medicine (Baltimore). 2019 May;98(22):e15791.

