Autores: Gustavo Rodriguez, Selva Molinas Ortíz, Estefanía Méndez Jotale
Centro de Diagnóstico Dr. Enrique Rossi
Buenos Aires, Argentina
sortiz@cdrossi.com.ar
INTRODUCCIÓN
El Síndrome de Encefalopatía Posterior Reversible (PRES) es una entidad descripta en 1996 que ocurre en pacientes con condiciones sistémicas complejas que incluyen la encefalopatía hipertensiva, eclampsia, púrpura trombocitopénica trombótica (PTT) / síndrome urémico-hemolítico (SHU), y fármacos inmunosupresores.
Presentamos un caso de una paciente hipertensa, consumidora de litio de larga data, que desarrolla PRES.
CASO CLÍNICO
Paciente de sexo femenino, de 66 años de edad, ingresa en la Unidad de Terapia Intensiva por síndrome confusional y deterioro del sensorio. Presenta cuadro de una semana de evolución caracterizado por inestabilidad en la marcha, negativismo a la ingesta y desorientación; en el contexto de ser hipertensa, hipotiroidea y con trastorno bipolar en tratamiento con litio desde hace 30 años.
En el examen físico neurológico, se constata excitación psicomotriz, sin respuesta a órdenes simples, reflejos osteotendinosos con hiperreflexia, movimientos clónicos en extremidades y pupilas intermedias reactivas.
Se solicita una Tomografía Computada Multislice (TCM) de encéfalo sin contraste.
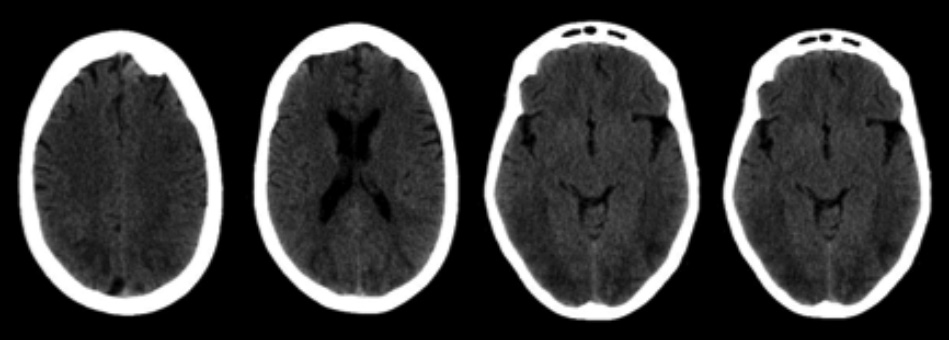
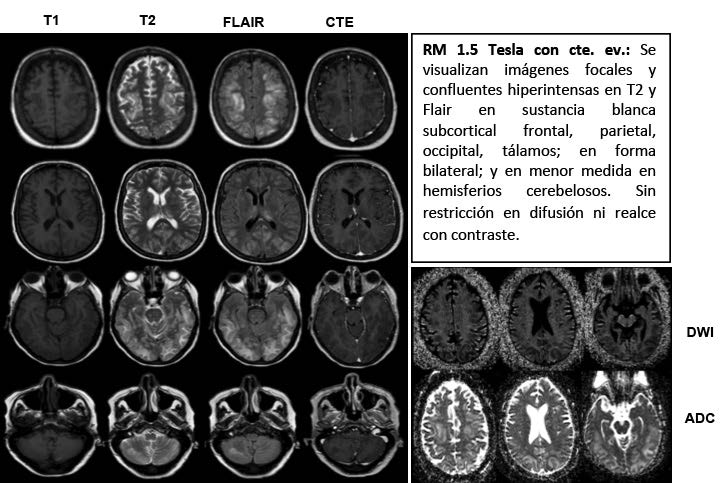
En virtud de los hallazgos, se decide complementar el estudio con Resonancia Magnética (RM) con contraste endovenoso (Gadolinio) realizado en equipo 1.5 Tesla.
Se realiza punción lumbar no patológica, litemia y dosaje de hormona estimulante de tiroides (TSH) con resultados dentro de valores normales. En el ionograma se constata hipercalcemia y, junto a los hallazgos imagenológicos, se sugiere el diagnóstico de PRES secundario a hipercalcemia, en el contexto de un hiperparatiroidismo primario, dado el antecedente de consumo crónico de litio, por bloqueo de receptores de calcio. Se confirma el diagnóstico de adenoma paratiroideo de células principales por anatomía patológica.
DISCUSIÓN
Los síntomas clínicos que llevan al diagnóstico presuntivo de PRES son cefalea, convulsiones y pérdida visual, combinados con aumento acelerado de la presión arterial.
Las causas y asociaciones incluyen la encefalopatía hipertensiva, eclampsia, púrpura trombocitopénica trombótica (PTT) / síndrome urémico – hemolítico (SHU), y fármacos como quimioterápicos e inmunosupresores, tales como en la neurotoxicicidad inducida por ciclosporina.
El término PRES es engañoso, ya que no siempre es reversible y no necesariamente afecta a regiones posteriores del cerebro. Además, puede afectar tanto a la sustancia blanca como gris.
El patrón radiológico típico de esta entidad consiste en regiones focales de edema vasogénico bihemisférico, usualmente simétrico. Característicamente afecta en primer lugar a lóbulos occipitales y parietales. Si continúa su progresión puede afectar a lóbulos frontales, región témporo – occipital inferior y al cerebelo. La importancia radica en que un diagnóstico precoz y el tratamiento adecuado permiten una recuperación clínica total, aunque los hallazgos radiológicos no siempre son reversibles.
Puede afectar tanto a la corteza, sustancia blanca subcortical y sustancia blanca profunda.
Tras la administración de contraste endovenoso puede haber o no realce, con un patrón variable.
Se asocian a PRES infartos parenquimatosos y hemorragias en un 10-25% y 15% de los casos, respectivamente.
Este patrón puede demostrarse en TC con áreas de menor densidad; y sobre todo en RM, donde característicamente se observa edema vasogénico, con áreas hipointensas en T1 e hiperintensas en T2 y FLAIR; y en casos que exista hemorragia, se evidencia hipointensidad de señal en secuencia GRE, con difusión facilitada en la mayoría de los casos.
Sin embrago, existen dos hipótesis principales sobre la patología, que se discuten actualmente en la literatura: la citotóxica y la teoría vasogénica. La primera hipótesis se refiere a un aumento repentino en la presión arterial, seguido de la vasoconstricción cerebral con isquemia cerebral y la formación de edema citotóxico.
La segunda hipótesis se basa en la conjetura que la presión arterial elevada supera la autorregulación cerebral, llevando a vasodilatación cerebral y edema vasogénico.
En relación con estas dos hipótesis, es importante diferenciar entre edema vasogénico y edema citotóxico, debido a diferentes estrategias de manejo.
Se sugiere dividir a los pacientes con encefalopatía hipertensiva y aquellos con encefalopatía tóxica. En los pacientes que desarrollan edema vasogénico, medidas de reducción de la presión arterial y de sostén son el tratamiento de primera línea; mientras que los pacientes con edema citotóxico e isquemia necesitan enfoques más agresivos y esquemas de tratamiento de otras etiologías.
En este contexto, las secuencias de RM de difusión (DWI), incluyendo la cuantificación del coeficiente de difusión aparente (ADC), es la modalidad de imagen de elección. Describen el movimiento de las moléculas de agua.
En el edema citotóxico causado por isquemia aguda, presenta caída del ADC a través de una reducción en la capacidad de difusión de protones. Esto provoca una señal hiperintensa en DWI y se cree que reflejan el aumento intracelular y la disminución de líquido extracelular, resultante de la disminución de Na+ y K+– ATPasa.
Nuestro caso presenta DWI facilitada, indicando edema vasogénico, el patrón más frecuente y típico en esta entidad.
BIBLIOGRAFÍA:
– Schneider JP, Krohmer S, Gunther A, Zimmer C. Cerebral lesions in acute arterial hypertension: the characteristic MRI in hypertensive encephalopathy. Rofo 2006; 178:618 – 626.
– Kwon S, Koo J, Lee S. Clinical spectrum of reversible posterior leukoencephalopathy syndrome. PediatrNeurol 2001; 24:361- 364. 8.
– MB, Jackson A, Weller JM. Dynamic susceptibility contrast enhanced MRI in reversible posterior leukoencephalopathy syndrome associated with haemolyticuraemic syndrome. Br J Radiol 2000; 73:438 – 442.
– Covarrubias DJ, Luetmer PH, Campeau NG. Posterior reversible encephalopathy syndrome: prognostic utility of quantitative diffusion-weighted MR images. AJNR Am J Neuroradiol 2002; 23:1038 -1048.
– Stott VL, Hurrell MA, Anderson TJ. Reversible posterior leukoencephalopathy syndrome: a misnomer reviewed. InternMed J 2005; 35:83 – 90.
– Bartynsky WS, Boardman JF. Distinct imaging patterns and lesion distribution in posterior reversible encephalopathy syndrome. ANJR Am J Neuroradiol 2007; 28: 1320 – 7.
– Bartynsky WS. Posterior reversible encephalopathy syndrome, Part 2: Controversias Surrounding Patophysiology of Vasogenic Edema. AJNR Am J Neuroradiol 2008; 29: 1043 – 9.

