AUTORES: María Celeste Tetti1, Fernando Williams2, Andrés Saez3, Mariano Volpacchio4, Mariano Sosa5
Contacto: María Celeste Tetti, email: m.celeste884@gmail.com, Número celular: +54-911-6453-0241
Servicio de Imágenes, Hospital de Clínicas “José de San Martín”; Universidad de Buenos Aires. Avenida Córdoba 2351, CABA.
1 Médica residente; 2 Jefe de Residentes; 3 Especialista en diagnóstico por imágenes; 4 Jefe de servicio de Tomografía 5 Jefe servicio de Diagnóstico por Imágenes
INTRODUCCIÓN
Los meningiomas son tumores intracraneales frecuentes para el radiólogo, en general, de presentación benigna, cuyas características imagenológicas permiten una identificación y caracterización típica. A continuación presentaremos el caso de un meningioma de células claras, una variedad rara de meningioma, describiendo su apariencia imagenológica así como las características de las recidivas y la evolución en el tiempo de este tumor, que consideramos que todo radiólogo debería estar familiarizado.
PRESENTACIÓN DEL CASO
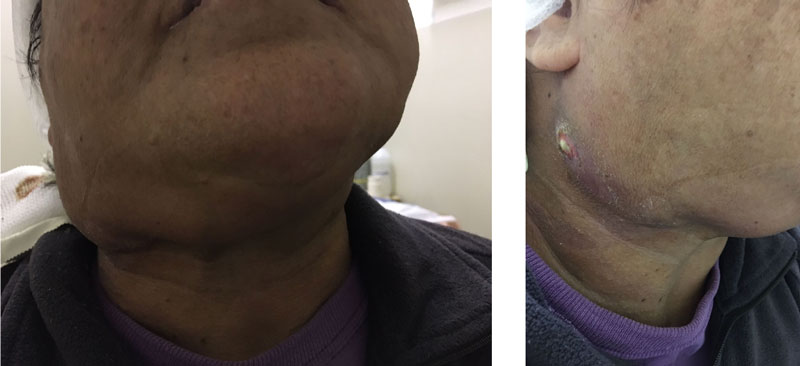
Paciente femenina de 50 años, sin antecedentes vinculados con la patología de interés (hipertensión, hipotiroidismo, diabetes mellitus tipo II y ceguera bilateral por desprendimiento de retina bilateral a sus 21 años). Derivada de otra institución, consulta a la guardia por aumento del tamaño de tumoración de ubicación frontal, de tres años de evolución, asociado a cefalea frontal tipo pulsátil (Figura 1).
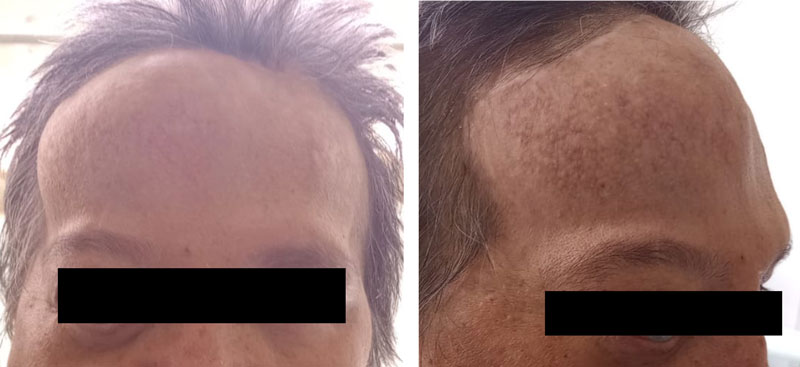
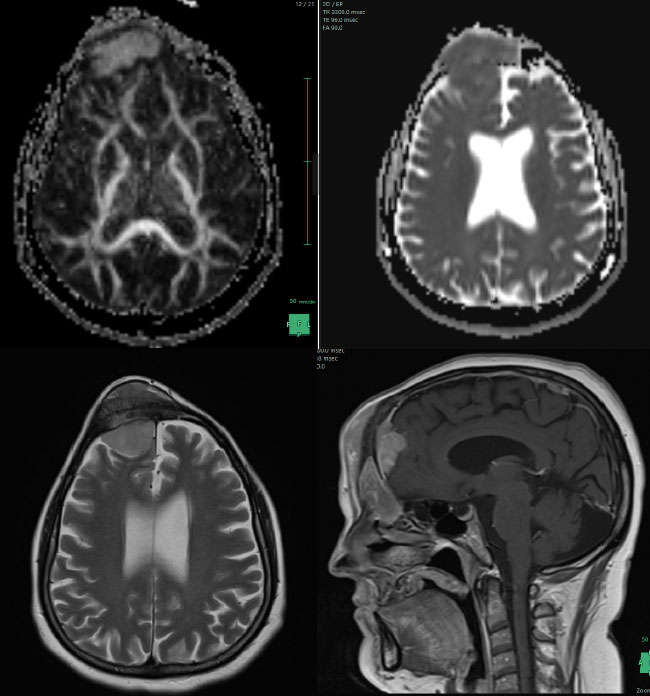
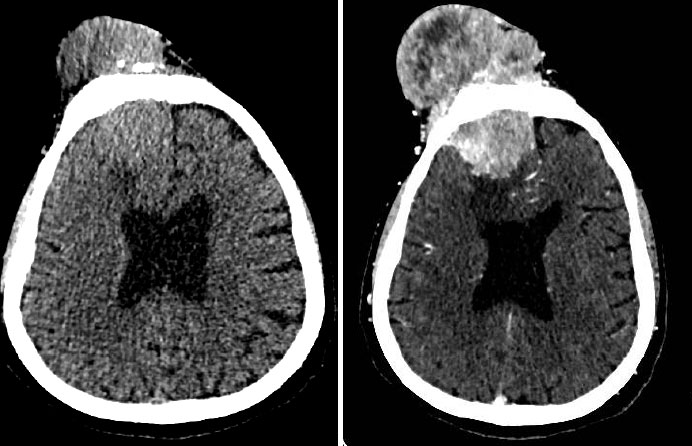
Se realiza exéresis. El informe anatomopatológico detalla hallazgos característicos como material parduzco, blanquecino y friable al corte cuyos cortes histológicos presenta entre cuerpos de Psamoma e inmunomarcación positiva para EMA, índice de proliferación KI 67: 18%, contantando el diagnóstico de meningioma de células claras anaplásico Grado III de la WHO.
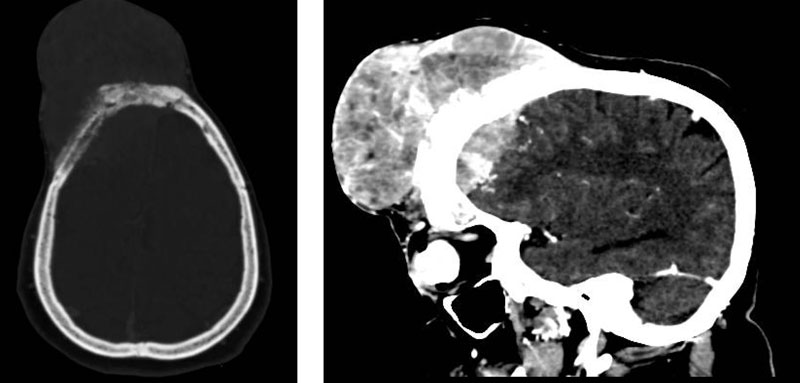
CONTINUACIÓN
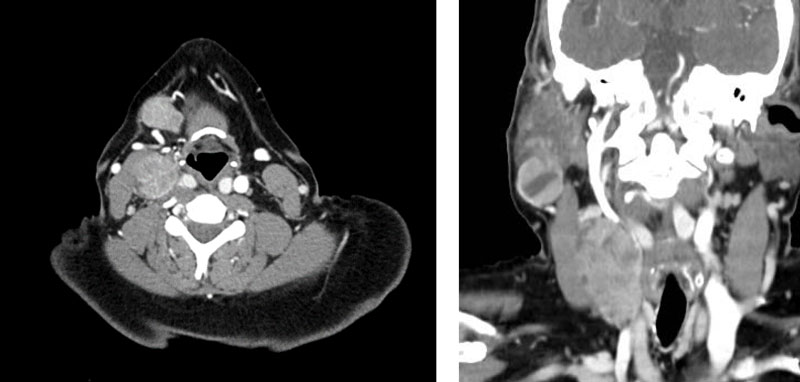
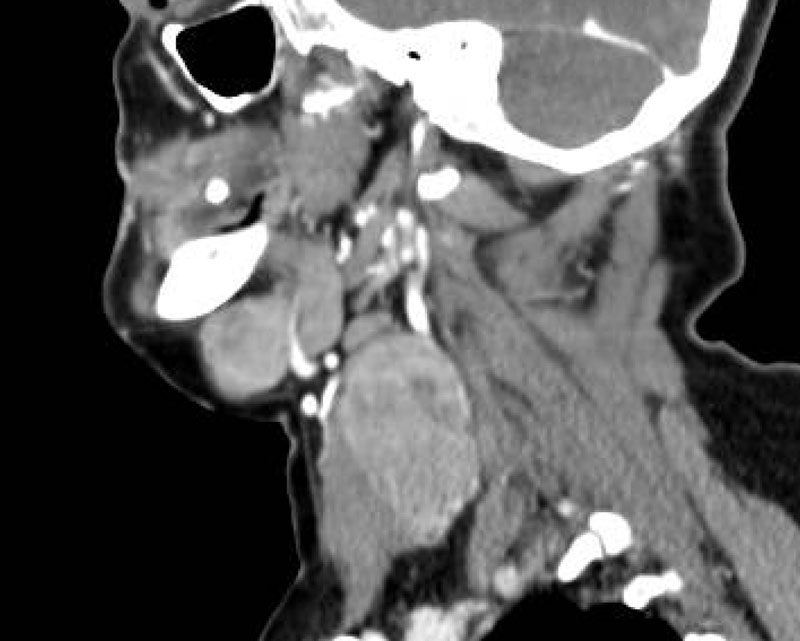
Luego de un año de la cirugía, la paciente consulta por dolor del lado derecho y tumefacción en región cervical bilateral a predominio derecho. Se le indica ecografía partes blandas cervical derecha (Figura 6) (Figura 7)
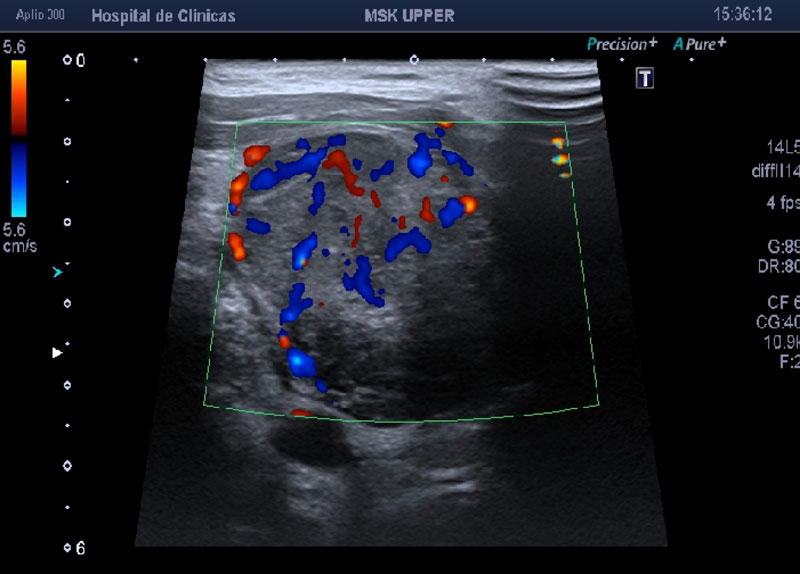
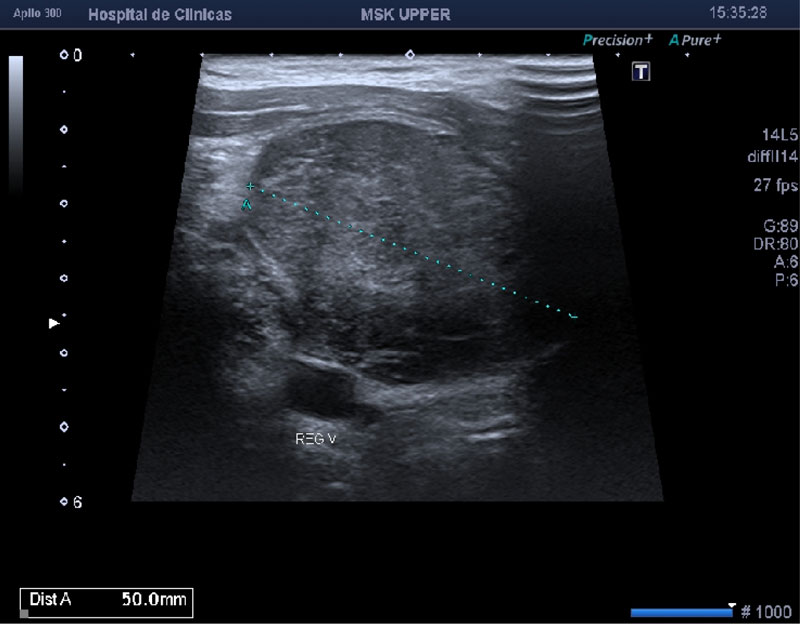
Para mejor caracterización y extensión de la lesión, con posterior punción aspiración con aguja fina. Donde se informan hallazgos compatibles en primer término con compromiso secundario por MENINGIOMA.
DISCUSIÓN
Los meningiomas son los tumores intracraneales más frecuentes del adulto. Se originan a partir de células meningoteliales de las granulaciones aracnoideas de las meninges cerebrales o espinales. La mayoría son benignos, por lo que crecen a lo largo de meses – años y llegando a producir síntomas neurológicos por compresión o desplazamiento del sistema nervioso (cerebro, médula o nervios). Predominan en mujeres (2:1-4:1), con mayor prevalencia mayores 65 años. La mayoría son espontáneos. Se describen como factores de riesgo, pacientes con antecedentes de radioterapia, alteraciones genéticas como neurofibromatosis tipo 2 (típicamente presentándose con múltiples meningiomas). Puede presentar sensibilidad a los estrógenos y la progesterona y pueden crecer durante el embarazo (77% células claras).
Se caracterizan por presentarse como una masa sólida extraaxial, única (85%), bien circunscrita, con base de implantación en la duramadre que en la TC sin contraste: 60% levemente hiperdenso con respecto al parénquima cerebral, el resto son isodensas. Y en la TC postcontraste ev: 72% marcado realce tras la administración de contraste endovenoso. Las variantes malignas o quísticas muestran más heterogeneidad (Tabla 2).
Tabla 1. Localizaciones:
| Convexidad cerebral (20-34%) |
| Región parasagital (18-22%) |
| Fosa craneal media y esfenoides (17-25%) |
| Región frontobasal (10%): surco olfatorio |
| Fosa posterior (9-15%): tentorial; angulo cerebeloso; hemisférico; retroclival. |
Tabla 2. Hallazgos imagenológicos: Homogéneos pero en ocasiones pueden contener calcio, grasa, tejido fibroso o presentar transformación quística, necrótica o hemorrágica.
| 20-30% tienen alguna calcificación (difusas o focales) |
| Hiperostosis (5%), típico de los meningiomas que lindan con la base del cráneo |
| Destrucción ósea (irregularidad del hueso subyacente) se presenta como lesiones líticas o blásticas |
| Edema vasogenico (de grado variable, no relacionado con la agresividad histológico pero sí con la expresión del factor de crecimiento endotelial vascular (VEGF) (producido dentro del meningioma que ingresa al parénquima adyacente) o la expresión de CEA y CK. |
| Quistes: subaracnoideos (entre el meningioma y cerebro por atrapamiento del LCR a partir de las adherencias aracnoideas), o por degeneración quística del tumor |
Meningioma de células claras Representa solo el 0,2 – 0,8% de los meningiomas. Se categoriza como Grado II dentro de los tumores del SNC indicando mayor agresividad local y alta recurrencia, la cual se estima en 40-60%, a cinco años posterior a la resección total (Tabla 3). Predomina levemente en hombres (atípicos y malignos), en todas las etapas de la vida, pero con mayor frecuencia en niños y adultos jóvenes. Usualmente antes de la quinta década de la vida, generalmente en el ángulo pontocerebeloso o columna lumbar. Macroscópicamente se presenta como tejido de color pardo claro, consistencia firme e histológicamente se caracteriza por células poligonales con citoplasma claro; por la acumulación de glicógeno (tinciones de PAS -diastasa sensible); núcleos redondos con cromatina delicada y uniforme, con nucléolos poco llamativos, bandas de colágeno intersticial y perivascular con pocos o ningún patrón meningotelial clásico (formación de borlas y cuerpos de psamoma), lo que dificulta el diagnóstico de un tumor meningotelial. La inmunohistoquímica, es determinante para el diagnóstico y para diagnóstico diferencial, el cual evidencia positivo para vimentina y anticuerpos antiendomisio y negativo para S-100, proteína glial fibrilar ácida y citoqueratinas. También se describen marcadores tumorales, donde se identificaron mutaciones en numerosos genes y aberraciones cromosómicas, desmetilación de región promotora, y micro ARN, que regulan la expresión de los genes a nivel post transcripcional, aunque siguen en estudio. (Tabla 4).
Tabla 3. Clasificación OMS para tumores SNC 2021 (15 subtipos y 3 grados de malignidad). La clasificación de grado de la OMS puede ser una mejor indicación del pronóstico que la diseminación del tumor.
| GRADO I: | Meningioma benigno (80-94%) Recidiva 3-7% (5 años) |
| GRADO II: | Meningioma atípico. Comportamiento agresivo. Peor pronóstico (5-7%) Recidiva 30% (5 años) |
| GRADO III: | Meningioma maligno o anaplásico (1-2%) Recidiva 85-90% (5 años) |
Tabla 4. Marcadores moleculares
| Mutaciones en el gen supresor de tumores NF2: causa genética meningioma |
| Mutaciones SMARCE1: subtipo de células claras |
| Mutación del promotor TERT: grado 3 |
| Deleción homocigótica de CDKN2A/B: grado 3 |
| Pérdida de expresión nuclear de H3K27me3: peor pronóstico |
| Perfil de metiloma: subtipificación pronóstica |
La metástasis extracraneal es extremadamente rara, puede ocurrir en subtipos no malignos aunque en un tumor de mayor grado puede indicar un peor pronóstico. Suelen encontrarse en pulmón, hígado y huesos. La metástasis cervical es sumamente infrecuente, no obstante, en revisión de casos previos (10 casos) de metástasis a nivel cervical, se identifica que es más frecuente en pacientes con antecedentes de resección del tumor primario (en este tipo de pacientes siempre considerar como diagnóstico diferencial). Aunque no se conoce con certeza el mecanismo de diseminación metastásica al cuello, se cree que la patogenia se produce como consecuencia de la siembra de células tumorales tras la resección quirúrgica, cuando la BHE es permeable durante la resección intracraneal, proporcionando un vía de acceso a la vía linfática. No se encontró evidencia de asociación del grado histológico y la metástasis.
CONCLUSIÓN
Los meningiomas son tumores relativamente frecuentes, cuya prevalencia aumenta con la edad (cerca de un 2% de la población > 60 años) de localización intracraneal (más del 80%de todos los meningiomas). Los meningiomas de células claras son infrecuentes, de comportamiento agresivo, clasificado como tumor de Grado II, ante la confirmación del tipo histológico, por la recidiva y agresividad local, que determinan su pronóstico, independientemente de la agresividad del mismo al momento del diagnóstico.
Esta paciente, presenta características atípicas incluso para el meningioma de células claras, cuya ubicación en fosa anterior y más aún, recidiva extracraneal, ejemplifica la necesidad de tener en cuenta la presentación atípica de un tumor conocido. En resumen, en un paciente con antecedentes quirúrgicos de meningioma de células claras, que consulta por una tumoración en el cuello, se debe incluir en el diagnóstico diferencial, el meningioma metastásico.
BIBLIOGRAFÍA
• Neurorradiología. R.I Grossman; D. M. Yousem. Editorial Marban, 2007. Pág 95-110.
• Radiología Esencial, volumen II. Sociedad Española de Radiología Médica
(SERAM). Editorial Panamericana, 2da edición, 2018. Pág 1497-1522.
• https://radiopaedia.org/articles/meningioma; https://radiopaedia.org/articles/clear-cell-meningioma
• Metastatic Meningioma of the Neck: A Case Report and Systematic Review; Nguyen H.C.B.a · Mady L.J.b · Panara K.b ·
Andrianus S.c · Cooper K.c · Chen I.H.d
• Chalian A.A.b · Brody R.M.;https://doi.org/10.1159/000521076 https://www.karger.com/Article/FullText/521076
• Claves diagnósticas de los meningiomas atípicos. Margalida Pons Perelló; Paula Roig Egea; Beatriz Miriam Rodriguez Chikri;
Carolina Nieto Garcia; Antonio Mas Bonet; Maria Jose Picado Valles. https://piper.espacio-seram.com/index.php/seram/article/view/7251/5717
• Presentación atípica de meningioma de células claras en cauda equina sin implantación dural. Claudia Constanzo V1, Lorenzo Bustos, Claudia Lagos, David Eriz, Juan Cabrera.
https://docs.bvsalud.org/biblioref/2021/09/1291224/revista-anacem-102-25-28.pdf
• Meningioma de células claras intra-espinal. Presentación de un caso y revisión de la literatura M.C. Tuñón-Pitalúa;
O. Molina-Olier; G. Alcalá-Cerra, L.M. Niño-Hernández y C.F. Lozano-Tangua. https://scielo.isciii.es/pdf/neuro/v22n1/caso2.pdf
• Relevancia de los grados de Simpson en la resección de meningiomas grado https://aanc.org.ar/ranc/files/original/3e6846dddb3862d9d02363a3bc82403c.pdf

