Dr. Vanrell, Andrés Julián. Jefe de División Diagnóstico por Imágenes Hospital General de Agudos Dr. Enrique Tornú. GCBA
Dr. Peralta, Juan. Médico de planta. Sector Tomografía Computada
Multislice. Hospital General de Agudos Dr. E Tornú. GCBA
Dr. Basilis, José María. Médico de planta. Sector Ecografía y Doppler. Hospital General de Agudos Dr. E Tornú. GCBA
Correspondencia: Dr. Andrés J.Vanrell – jvanre@hotmail.com
PRESENTACION DE CASO
Introducción
Paciente femenino, de 90 años, con antecedentes de demencia e ingesta de vaselina líquida como método laxante durante 15 años. Presenta fiebre, tos y disnea de 5 días de evolución.
Hallazgos Imagenológicos
En Rx de tórax se puede observar consolidación del espacio aéreo, frecuentemente bilateral, afectando las zonas más declives, como las regiones posteriores de los lóbulos inferiores; si es unilateral, es más frecuente en el pulmón derecho. En ocasiones se puede observar un patrón retículo-nodular y lesiones nodulares mal definidas.
La TC es el estudio de elección, ya que puede detectar la presencia de consolidaciones alveolares con baja densidad (-30 a -150 UH) que es altamente sugestiva de la presencia de grasa intrapulmonar (Figuras 1 y 2). Como hallazgo se identifica aneurisma aórtico torácico.
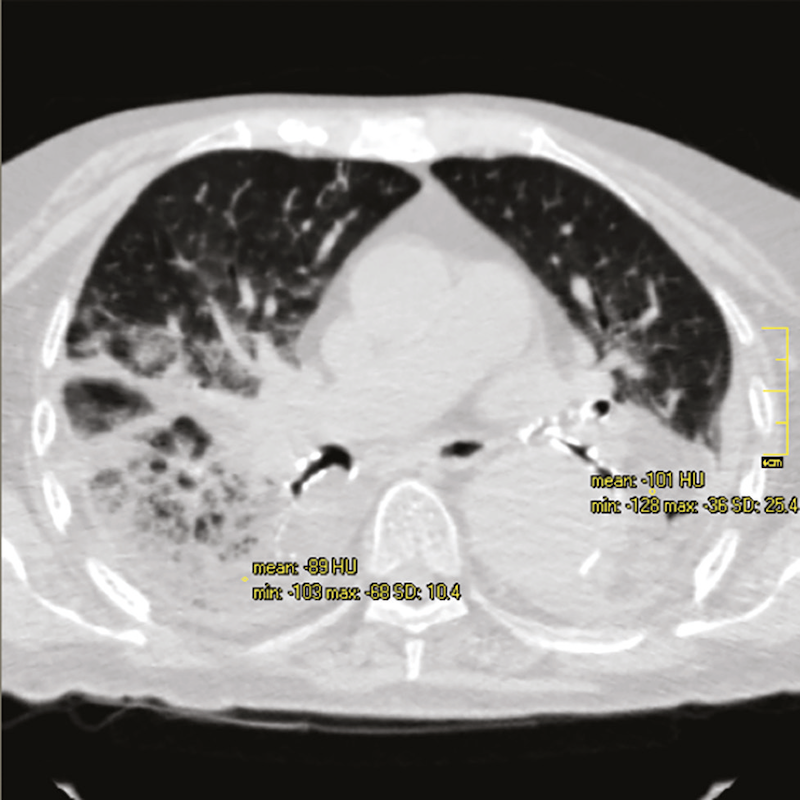
Menos frecuentemente se puede observar una opacidad en vidrio esmerilado o un patrón en empedrado (crazy-paving sign), que consiste en el engrosamiento del intersticio interlobulillar asociado a una atenuación en vidrio esmerilado. Esto representa numerosos macrófagos cargados de lípidos que llenan y distienden las paredes alveolares y el intersticio, asociados con acumulación de material lipídico, infiltración celular inflamatoria y fibrosis.
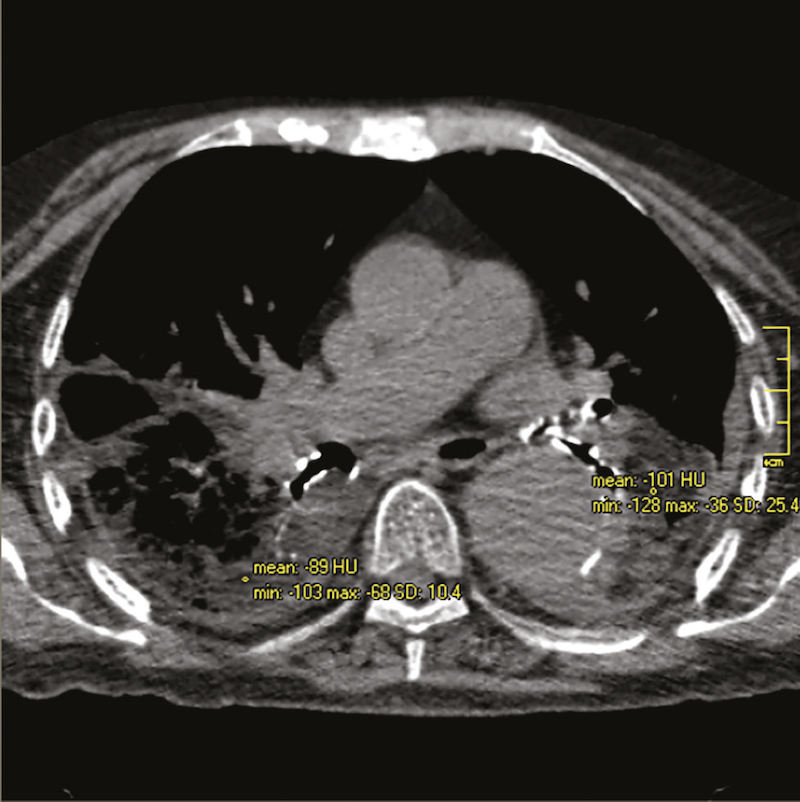
Otro hallazgo en la TC es el signo del angiograma, que permite la visualización de vasos en un área de consolidación. Requiere de dos factores: que la consolidación sea de baja densidad y que la vasculatura no se encuentre distorsionada por el proceso patológico (Figuras 3 y 4). Bronquiectasias por tracción y espacios quísticos se pueden encontrar en etapas tardías por fibrosis.
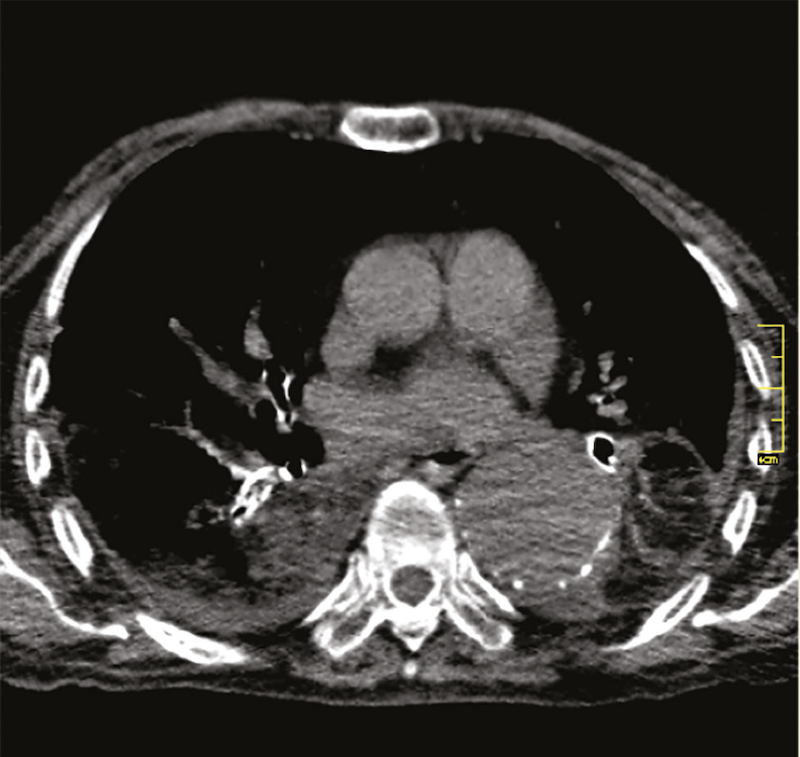
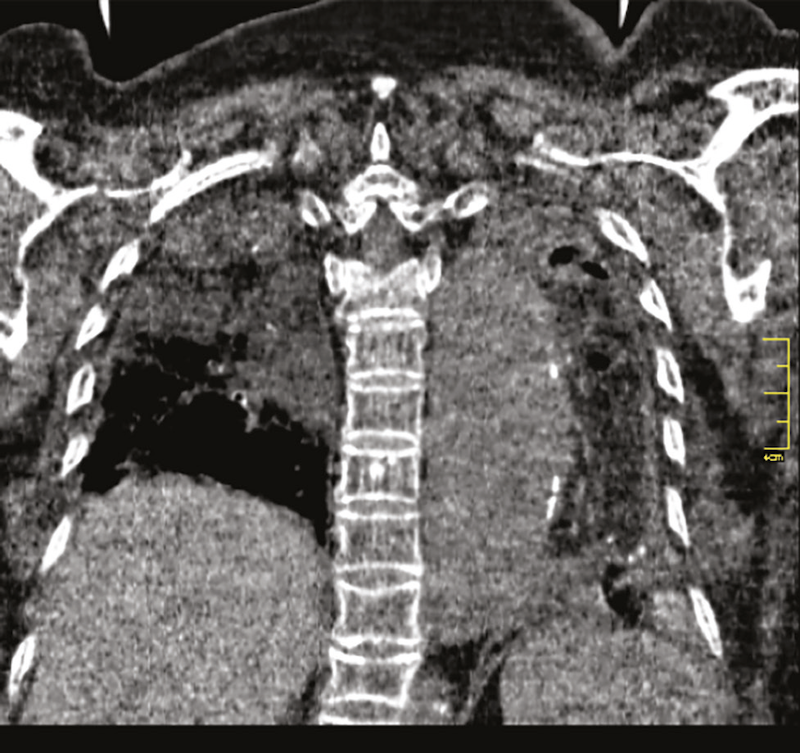
Discusión
La neumonía lipoidea exógena (NLE) es una patología poco frecuente, producida por la aspiración o inhalación repetida de material graso, que puede ser de origen animal, vegetal o mineral.
Fue descrita por primera vez por Laughlen en 1925, como causa frecuente de infiltrados pulmonares en pacientes que utilizaban gotas nasales basadas en aceites. Se asocia a la ingestión crónica de laxantes compuestos por aceites minerales, uso de pulverizadores nasales, o por la exposición laboral a compuestos oleosos.
Factores predisponentes como edad avanzada, reflujo gastroesofágico, trastornos neurológicos y de la deglución, y enfermedades psiquiátricas.
Se observó el desarrollo de complicaciones como infecciones reiteradas en territorio de neumonía lipoidea, fibrosis, infección y cavitación por aspergillus. Se observa mayor riesgo de sobreinfección por micobacterias no tuberculosas, ya que los lípidos aumentan el crecimiento de éstos organismos e impiden la fagocitosis. En raras ocasiones se ha visto hemoptisis.
El diagnóstico se basa en la historia de exposición al aceite, clínica sugerente, hallazgos radiológicos y citología del esputo.
El diagnóstico de certeza requiere de la demostración de macrófagos cargados de lípidos en el esputo, lavado bronco alveolar (LBA), punción – aspiración transtorácica con aguja fina, biopsia transbronquial o biopsia pulmonar.
El tratamiento de elección es la discontinuación de la exposición al aceite. Los corticoesteroides y el LBA no mostraron ser realmente efectivos en todos los casos.
Conclusiones
La neumonia lipoidea es una entidad infrecuente que provoca dificultades en el diagnóstico diferencial. La TC posibilita el diagnóstico definitivo y debería ser considerada en los casos de neumonía con antecedentes de ingesta prolongada de vaselina líquida.
Bibliografía
01. “Crazy-Paving” Pattern at Thin-Section CT of the Lungs: Radiologic-Pathologic Overview
Santiago E. Rossi, Jeremy J. Erasmus, Mariano Volpacchio, Tomas Franquet, Teresa Castiglioni, H. Page McAdams RadioGraphics, Nov 2003, Vol. 23: 1509 – 1519
02. Fat – containing Lesions of the Chest
Scott C. Gaerte, Cristopher A. Meyer, Helen T. Winer-Muram, Robert D. Tarver, Dewey J. Conces. RadioGraphics, Oct 2002, Vol. 22: S61 – S78
03. MR findings in lipoid pneumonia
MF Carette, M Grivaux, B Monod, F Capeau, C Lebreton, JM Bigot. American Journal of Roentgenology. 1989;153:1097 – 1098
04. Exogenous lipoid pneumonitis: pulmonary patterns
JK Lipinski, GL Weisbrod, DE Sanders
American Journal of Roentgenology. 1981;136:931-934
05. Pattern of the Month. Fat – Containing Lesions in Adult Thoracic Imaging
Francesco Molinari, Alexander A. Bankier, Ronald L. Eisenberg
American Journal of Roentgenology. 2011;197:W795-W813.
06. Exogenous lipoid pneumonia
JD Kennedy, P Costello, JP Balikian, PG Herman
American Journal of Roentgenology. 1981;136:1145-1149.
07. Pictorial Essay. Lipoid Pneumonia: Spectrum of Clinical and Radiologic Manifestations
Sonia L. Betancourt, Santiago Martinez-Jimenez, Santiago E. Rossi, Mylene T. Truong, Jorge Carrillo,Jeremy J. Erasmus
American Journal of Roentgenology.
2010;194:103-109. 10.2214/AJR.09.3040
08. An 85-year-old man with a lung mass.
Adkins D and Bensadoun E. Chest 2004; 125:1121-23.
09. Fat containing lesions of the chest. Gaerte S, Meyer C, Winermuram H, Tarver R, Conces D. Radiographics 2002;22s61-s78.
10. Exogenous lipid pneumonia: a retrospective multicentre study of 44 cases in France. Gondouin A, Manzoni Ph, Ranfaing E, Brun J, Cadranel J, Sadoun D et al. Eur Respir J 1996; 9: 1463 – 1469.
11. Massive haemoptysis complicating exogenous lipid pneumonia. Haro M, Murcia I, Núñez A, Julia E, Valer J. Eur Respir J 1998; 11: 507 – 508.
12. The crazy – paving pattern in exogenous lipoid pneumonia: CT – pathologic correlation.
Franquet T, Giménez A, Bordes R, Rodriguez Arias JM, Castella J. AJR 1998; 170:315 – 317.
13. CT angiogram sign: incidence and significance in lobar consolidations evaluated by contrast-enhanced CT. Shah R, Friedman A. AJR 1998; 170: 719 – 721.

