“La felicidad universal mantiene las ruedas girando constantemente; la belleza y la verdad no pueden”. Aldous Huxley, Un Mundo Feliz (1932)
Primero lo primero. IA es una experiencia esencialmente humana.
Sin habernos dado cuenta, la Inteligencia Artificial (IA), como tecnología modelada por datos, habita nuestra experiencia vital humana, en el modo que nos organizamos política, social, económicamente, en nuestra educación y en servicios sanitarios y hasta en el modo como hacemos ciencia.
Esa tecnología, nos atraviesa las zonas comunes del vivir cotidiano desde comprar un producto, elegir un tema musical de preferencia, desafiar el intelecto en juegos en línea,
ver la película preferida (y otras similares a la preferida que sin IA no hubiésemos podido localizar). Es así que, ordenar comida rápida, comunicarnos por redes sociales con otros
que como nosotros viven esta gregariedad digital.
Pero hay un bonus track, en este asunto de la IA, que es tal vez más novedoso y poten-cialmente preocupante, sobre todo a quienes prestamos asistencia o contribuimos a un saber científico desde el campo de la salud y me refiero a que esta tecnología modelada por datos, a diferencia de la de otras existentes (automatización, nucleares etc.) es emergente, convergente y modelable.
En última instancia, la IA es un oráculo capaz de aportar un “algo” a “alguien” que toma una decisión voluntaria (deseablemente libre e informada), sobre su consumo, su traslado,
su salud etc. La IA es parte de la experiencia vital humana en cuanto integraría un ele-mento determinante del acto decisorio humano (agente moral).
En el diagnóstico por imágenes, el radiólogo es un agente moral del diagnóstico, por lo tanto su dictamen es un determinante de la conducta médica ulterior que repercutirá
sobre el beneficio o perjuicio del paciente. Pero a su vez, el radiólogo, es un científico colindante con la bioinformática, las ciencias de datos y la tecnología digital, que conoce
sus herramientas digitales (y no digitales, pero siempre de grado médico) puesto que por intermedio de ellas, existe la posibilidad de llegar a un grado de seguridad mínima de evidencia científica y efectividad clínica requerida en el acto médico.
Por lo propio de asistirse de tecnologías digitales modeladas por datos, la capacidad de procesamiento de archivos DICOM y la posibilidad de almacenamiento e interoperabilidad,
el radiólogo puede optimizar su gestión diagnóstica en tareas de entrenamiento o machine learning con rigurosidad científica y diseño de tecnológico grado médico.
Nótese aquí el punto más trascendente, en todos los casos, entre la tecnología en cuestión y la agencia humana (médico o técnico radiólogo) un humano experto se encuentra
decidiendo dos cosas : 1. sobre el diagnóstico en concreto de cada paciente y del cual se expide en informe determinado concluyendo tarea (primera opinión) y 2. sobre diagnóstico
concluido e integrado a proceso de aprendizaje algorítmico(ML). Este último acto volun-tario y responsable del radiólogo tiene implicancias sobre la herramienta que condiciona en su diseño y modelo futuros diagnósticos, por tanto debe ser auditable, explicable, corre-gible y portar calidad grado médico.
Curva Hype de la IA.
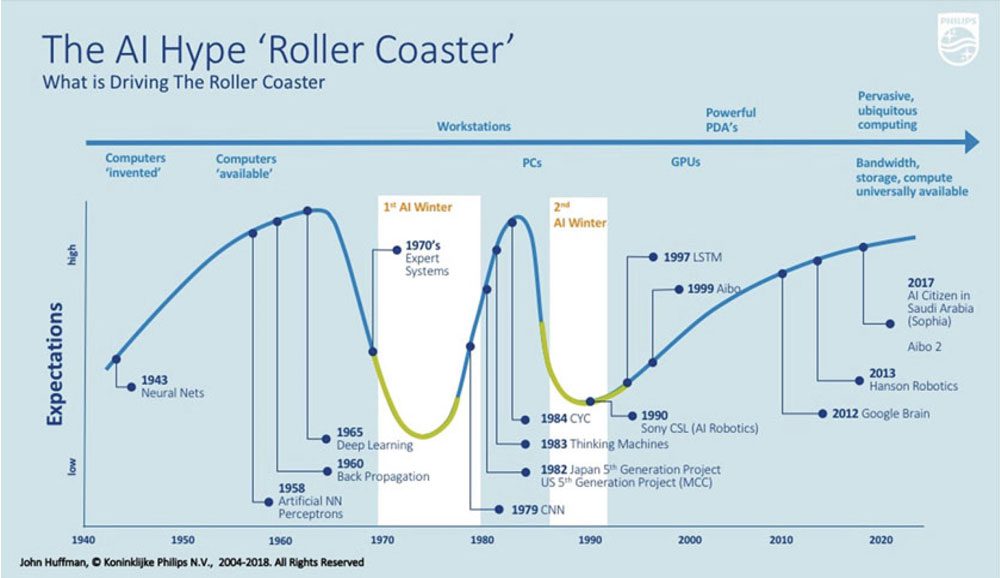
En el gráfico 1 se puede observar la Curva Hype (Ver fuente al pie), donde cronológi-camente hoy nos encontramos en la “meseta de productividad”, es decir el momento donde los desarrollos comienzan a ser sostenibles, debiendo focalizarse en cómo concretar y llevar adelante los proyectos de IA.
El área de salud que nos convoca, no es ajena a este presente, además sabemos, funda-mentalmente el diagnóstico por imágenes, siempre ha estado a la vanguardia de la tecno-logía e innovación que facilite eficientizar un diagnóstico.
Actualmente, hay productos en el mercado de imágenes médicas con aplicaciones espe-cíficas para orientar a determinados diagnósticos como por ejemplo enfermedades y
trastornos mentales, aplicaciones en mamografía, oftalmología, próstata, tórax, cálculo de edad ósea, columna, etc. Estas tecnologías suelen complementarse con otros datos
estructurados, datos de laboratorio, genéticos etc.
En diversas patologías, cada desarrollo de IA y sus aplicaciones médicas en diagnóstico por imágenes, se basan en Dataset de imágenes o en la generación de nuevos Dataset
basados justamente en imágenes bajo estándar DICOM.
Esto último, nos habla de la calidad en los datos, elemento sustancial para construir una IA aceptable al principio mayor del “primero no dañar”.
No dañar y Justicia Algorítmica
Sí no dañar es el primer objetivo de tabula hipocrática, lograr bondad es lo inmediato que le es exigido al radiólogo desde su rol médico, desde su rol de científico caben el modelado
de la herramienta digital que genera y que, según el diseño elegido, le permitirá ajustar las mejores decisiones diagnósticas para los pacientes. Su búsqueda es sobre un algo diferencial, que sin esa capacidad informática y que él mismo diseña, no podría brindar en respuesta al diagnóstico del paciente. Es decir, un buen diagnóstico es siempre un derivado de integrar el saber propio del radiólogo con más aquella información que se integra a través de su responsabilidad y dirección (que no desaparecen), nutrida, mejorada o perfeccionada gracias a una solución informática. No hay actos informáticos hasta ahora. Los actos son siempre humanos con intervención de tecnología y supervisión humana. Solo así podremos hablar de un buen algoritmo en diagnóstico por imágenes.
Los Dataset son un insumo del algoritmo digital, que merecen portar calidad y tienen un finalidad, que es la de poder ser usados sólo si portan tal calidad.
La calidad de los datos se refiere a su relevancia, precisión, consistencia, confiabilidad y confiabilidad, actualidad y representatividad.
Relevancia: Los datos utilizados deben ser relevantes para el problema que se está tratando de resolver. Utilizar datos irrelevantes puede conducir a predicciones inexactas y decisiones erróneas.
Precisión: Los datos deben ser precisos y libres de errores. Los errores en los datos de entrenamiento se traducirán en errores en las predicciones del modelo.
Completitud: Los conjuntos de datos deben ser completos y no deben tener lagunas significativas. Las lagunas en los datos pueden llevar a interpretaciones sesgadas o incompletas por parte del modelo.
Consistencia: Los datos deben ser coherentes y estar estandarizados en su formato. Los diferentes formatos o unidades de medida pueden dificultar el entrenamiento del modelo de manera efectiva.
Confiabilidad: Los datos deben provenir de fuentes confiables. Utilizar datos de fuentes no confiables puede llevar a conclusiones erróneas y a la falta de confianza en las predicciones del modelo.
Actualidad: En algunos casos, la actualidad de los datos es fundamental. Algunos conjuntos de datos pueden volverse obsoletos con el tiempo, especialmente en áreas donde las condiciones cambian rápidamente.
Representatividad: Los datos deben ser representativos de la población o del problema que se está tratando de abordar. Si los datos no son representativos, el modelo puede no generalizar bien a situaciones del mundo real.
Faltaría incluir a este repaso ético que orbita un algoritmo, y es la definición de equidad en IA (que impacta sobre el principios de justicia).
La definición de equidad en IA es multifacética y depende del contexto específico y de las métricas utilizadas.
Aquí hay algunas consideraciones clave:
Desbalance de datos: Un modelo puede ser sesgado si los datos con los que fue entrenado no son representativos de la población en la que se aplicará. Por lo tanto, es fundamental garantizar una recopilación de datos adecuada y diversa.
Equidad en las predicciones: La IA debería tener tasas similares de errores para diferentes grupos. Por ejemplo, si un sistema de reconocimiento facial funciona menos precisamente para personas con un cierto tono de piel, eso sería considerado injusto.
Equidad en oportunidades: Por ejemplo, si estamos hablando de un sistema de recomendación de trabajos, la equidad podría interpretarse como que personas con cualificaciones similares tienen oportunidades similares de ser recomendadas para un puesto, independientemente de su género, raza, etc.
Equidad en el impacto: A veces, incluso si un algoritmo no usa explícitamente características protegidas (como género o raza), puede inferirlas a partir de otras características y conducir a resultados sesgados. En este caso, la equidad implica que las decisiones del algoritmo no deben tener impactos desproporcionados en grupos protegidos.
Transparencia y explicabilidad: La capacidad de explicar y entender las decisiones tomadas por un modelo de IA es crucial para evaluar y garantizar la equidad.
Participación inclusiva: La inclusión de diversos puntos de vista y expertos en el diseño, desarrollo y revisión de sistemas de IA puede ayudar a identificar y corregir prejuicios
inadvertidos.
Dada la variedad de definiciones y métricas posibles, es crucial que las organizaciones de salud definan en su ideario deontológico e institucional claramente lo que significa la “equidad” en el contexto específico de su aplicación y trabajen activamente para alcanzarla. Además, hay que tener en cuenta que la mera eliminación de variables sensibles (como género o raza) de los modelos no garantiza necesariamente la equidad, ya que los algoritmos aún pueden encontrar formas indirectas de discriminar basándose en otras variables correlacionadas. Por ello, es necesario un enfoque activo y cuidadoso para garantizar la equidad en los sistemas de IA.
Pero el gran desafío de la IA esta en crear nuevas aplicaciones que interrelacionan datos de diferentes sectores en las organizaciones médicas.
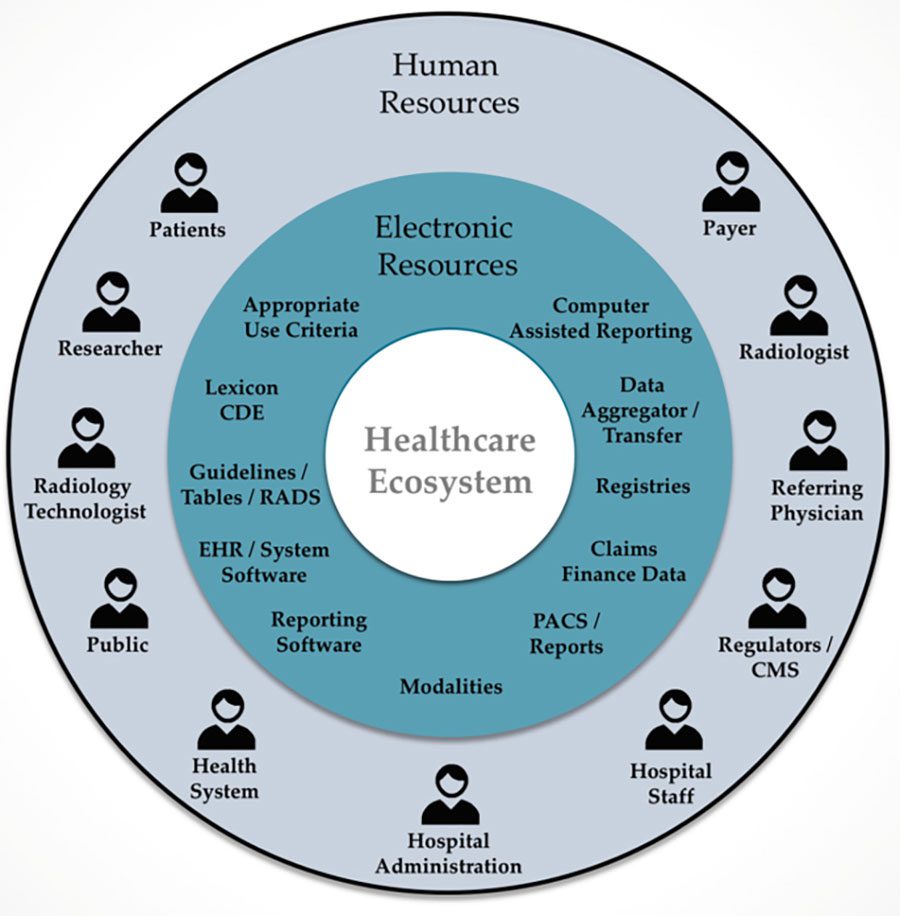
Como podemos observar en el gráfico 2, los usuarios son quienes dan ingreso de datos y alimentan los sistemas, y estos últimos son quienes deben interactuar entre sí para que una organización opere y el grado de optimización estará dado por el adecuado uso y organización de datos.
Los diferentes sectores en los servicios de salud, que podemos definirlos para nuestro caso como los recursos electrónicos, son los responsables de la interoperabilidad, cuyo estándar hoy aceptado por el mercado es HL7.
En el caso particular de los servicios de imágenes es DICOM quien da inicio a la estandarización y compatibilidad de los diferentes sistemas, interoperando con sistemas RIS. Otros servicios como por ejemplo laboratorio también se organizan mediante standard, en este caso LOINC.
Se puede implementar aplicaciones de IA en la organización, cuando el origen de nuestros datos no se manejan por estándar o los datos no están debidamente organizados.
Sin lugar a dudas al momento de pensar en organización de datos los principales responsables de sistemas tienen mucho tiempo desarrollando aplicaciones estandarizadas,
homologadas y homogeneizadas, el concepto atomización de base de datos le resulte muy familiar.
Sin embargo el futuro de las aplicaciones de IA dependerá del grado de estandarización de sus datos y del grado de atomización de los mismos, para que los desarrollos de IA puedan ser aplicados a las organizaciones.
Organización de los Informes Médicos
Un ejemplo de la moralidad implicada en tanto seguridad, eficiencia y efectividad de uso de recursos y herramientas, es el hecho de cómo se organizan los servicios de diagnóstico
por imágenes, pensando en aplicaciones de IA, es la organización de los informes médicos.
En la figura siguiente se muestra el flujo de trabajo donde operar los sistemas con A integrado al servicio de diagnóstico por imágenes.
En relación a los informes médicos existen tres métodos diferentes de uso, el texto plano con el usos de plantillas o template con los protocolos de cada modalidad, región y criterio médico, el segundo el reporte estructurado (Report SR) y el tercero el reporte hipervínculo.
A continuación se presenta un diagrama comparativo de las características más relevantes de cada informe médico.
Los tiempos de informes presentados son estimados, dependen del tipo de estudio y profesional informante, se sugiere analizar proporcionalmente.
Actualmente el médico informante en general utiliza el texto plano con plantillas, este tipo de informe puede ir complementario o no a los dictáfonos digitales, brindando mayor
agilidad y velocidad al momento de informar por parte del profesional médico; sin embargo carece de un estándar de formato y la extracción de datos para procesar generando vínculos con historia clínica electrónica es compleja y escasa.
Una mejora podría ser cuyo objetivo es producir un léxico unificador para radiología, para esto deberían reunirse comités y asociaciones de médicos en búsqueda de este objetivo.
Características Reporte Médico | Texto Plano con Plantillas | Reporte Estructurado (Report SR) | Reporte Hipervínculo |
Descripción | Usa plantillas o templates predefinidos basados en protocolos específicos para modalidades, regiones y criterios médicos. | Informe con estructura definida que permite la captura de datos en formato estándar. | Reporte que contiene hipervínculos que llevan a contenido relacionado o datos específicos. |
Ventajas | 1.Personalizable según necesidad. 2. Rápido de completar con datos específicos. 3.Uniformidad en los informes. | 1. Datos en formatos estándares facilitan la interoperabilidad. 2. Posibilita el análisis de datos y comparaciones. 3. Reducción de ambigüedades en interpretaciones. | 1. Acceso directo a información relacionada. 2. Permite una navegación intuitiva por el informe. 3. Puede enriquecer la comprensión del informe con contenido extra. |
Desventajas | 1. Limitado a la estructura de la plantilla. 2. Puede no capturar información atípica. | 1. Puede ser más laborioso de completar. 2. Requiere sistemas compatibles. | 1. Dependencia de la tecnología y plataformas de visualización. 2. Puede complicar la lectura si no se utiliza adecuadamente. |
Uso principal | Informes rutinarios donde la estructura generalmente no varía. Tiempo de informe 3’ | Situaciones donde se requiere el análisis de datos o interoperabilidad con otros sistemas. Tiempo de informe 5’ | Informes complejos o cuando es útil proporcionar acceso a información adicional. Tiempo de informe 5’ |
Podemos decir que un sistema de IA mediante NLP podría mejorar su facilidad de integración, pero es un largo trabajo y agrega un paso más al proceso.
Los reportes hipervínculos son intuitivos para quien analiza posteriormente el informe, proporciona datos volumétricos e identifican claramente las observaciones del médico
informante, logrando calidad al informe médico.
Por último el reporte estructurado con muy pocas implementaciones, marca un estándar único de informe, unifica un único lenguaje médico, proporcionando mayor seguridad
descriptiva, podríamos decir muy similar a los informes de mamografía o próstata de acuerdo a la clasificación BIRAD.
Mediante este último tipo de informe estructurado las implementaciones de IA a futuro tal vez sean muchos más interrelacionales, entre aplicaciones de IA en diferentes áreas, como las que describimos imágenes e informes.
Mucho más aún si consideramos integrar HCE o Laboratorio, es por ello que pensar de manera de incorporar standard como por ejemplo SNOMED CT, LOINC en las instituciones
médicas, pensando en un todo y en llevar el dato a su mínima expresión (atomicidad del dato), es la manera de enfrentar el futuro que tenemos por delante con los desarrollos
propios o productos de terceros que apliquen la IA como método de trabajo.
Conclusiones
Estamos en los inicios de los desarrollos de aplicaciones de IA, para ello las instituciones, deben trabajar sobre los procesos internos, basando cada proyecto como sistema con capacidades de interoperar internamente dentro de la organización, como así también con el resto de las organizaciones; basándose en standard de ya está disponibles en la interoperabilidad como los mencionados HL7, standard de nomenclaturas de diagnósticos y patologías SNOMED CT, LOINC, FHIR, DICOM.
La digitalización en salud, implicadas las tecnologías modeladas por datos en general y el uso de herramientas de IA en su grado médico tienen un potencial de aportar algo diferencial a lo existente, y se necesita la colaboración virtuosa de todos los actores entre los múltiples actores del sistema. Resistirse es inútil. Allá vamos.













